
Internationale Week van het Hartritme
Ter gelegenheid van de Internationale Week van het Hartritme (5-11 juni) willen de cardiologen van het Imeldaziekenhuis de kans grijpen om mensen te waarschuwen voor een afwijkend hartritme. Dit wil zeggen een te traag of een te snel ritme van het hart. Het cardiaal ritme management (CRM) staat in het Imeldaziekenhuis onder leiding van vier cardiologen: dr. Tom Rossenbacker, dr. Philippe Debruyne, dr. Bart Vankelecom en dr. Elise Bakelants. Dr. Bakelants heeft sinds mei 2023 het team vervoegd en brengt haar eigen expertise over pacemakers en defibrillatoren mee.
Ben je vaak kortademig en val je soms flauw? Dan kan je wel eens last hebben van een te laag hartritme. Hiervoor kan je best eerst naar de huisarts gaan. Die kan dan bepalen of je een cardioloog moet raadplegen of niet. “Vaak zijn het oudere patiënten die last hebben van een te traag hartritme. Deze patiënten monitoren we vaak thuis in samenspraak met de huisarts en komen dan bij ons op raadpleging voor een eventuele volgende stap,” vertelt dr. Tom Rossenbacker, cardioloog en medisch diensthoofd cardiologie. “Deze patiënten worden vaak geholpen met een pacemaker.”
Patiënten met een te hoog hartritme daarentegen kunnen geholpen worden door een ablatie of een defibrillator. Deze techniek van ablatie (elektrisch behandelen) via de lies werd medeontwikkeld door dr. Philippe Debruyne in het Imeldaziekenhuis. Door een ablatie wordt het te snel ritme gestopt en wordt het ritme herijkt. “Ondertussen hebben we hier 20 jaar expertise in en daar zijn we best fier op. We proberen altijd innovatief te zijn om zo de patiënt nog beter te kunnen behandelen,” zegt dr. Debruyne, cardioloog.
Momenteel wordt ablatie ook gebruikt voor patiënten met een te traag hartritme, iets wat tot voor kort niet mogelijk was. “In de EFO-zaal (elektrofysiologiezaal) behandelen we nu ook patiënten voor een te traag hartritme met ablatie. Deze techniek heet cardio-neuromodulatie. Figuur 1A toont de plaats van de ablatie in de voorkamer van het hart. Het gaat om patiënten die vaak flauwvallen. Zij hebben voornamelijk een probleem van regeling.,” zegt dr. Debruyne. De bedoeling is om in de verre toekomst geen pacemakers meer te moeten gebruiken bij deze subgroep van patiënten. “We zien dat het aantal syncopes (flauwvallen) sterk afneemt na een dergelijke ablatie (figuur 1B). Pacemakers werken goed maar het is en blijft lichaamsvreemd materiaal,” vult dr. Philippe Debruyne aan.
Een defibrillator wordt dan weer gebruikt voor te snelle hartritmes bij patiënten met een slechte hartspier, een slechte pompfunctie van het hart of indien er al een hartinfarct geweest is. “Dit zijn patiënten met een structurele of functionele afwijking,” vertelt dr. Bart Vankelecom, cardioloog. “We zien dat de cijfers over de jaren heen toenemen. Enerzijds komt dat door de vergrijzing van de bevolking maar anderzijds ook doordat er meer patiënten met hun klachten naar de huisarts gaan. En dat is een goede zaak!” zegt dr. Vankelecom. “Wij hebben alle mogelijkheden ter beschikking om deze patiënten te helpen. We passen elke pacemaker, defibrillator en ablatie aan aan de noden van de patiënt. Dat was vroeger zeker niet het geval. Nu krijgt elke patiënt op zijn maat gemaakte zorg.”
De cardiologen stellen ook graag hun nieuwste collega voor: dr. Elise Bakelants. Zij vervoegde het team in mei 2023. “Voor mensen die een pacemaker nodig hebben bestaat er een nieuwe techniek waarbij de pacemakerdraad rechtstreeks op het gespecialiseerde geleidingsweefsel in het hart wordt geplaatst. Dit verschilt van een klassiek geplaatste pacemakerdraad die op de hartspier wordt geplaatst (Figuur 1A). Deze nieuwe techniek heet Conduction System Pacing (CSP). Door rechtstreeks het geleidingsweefsel van het hart te stimuleren kunnen we een natuurlijke activatie van het hart nabootsen, zoals te zien is in figuur 1D. Dit heeft gunstige effecten op de hartspier op lange termijn,” aldus dr. Bakelants.
“Als we één goede raad mogen geven: heb je klachten over je hartritme, ga dan naar de huisarts en wacht niet tot het te laat is!”
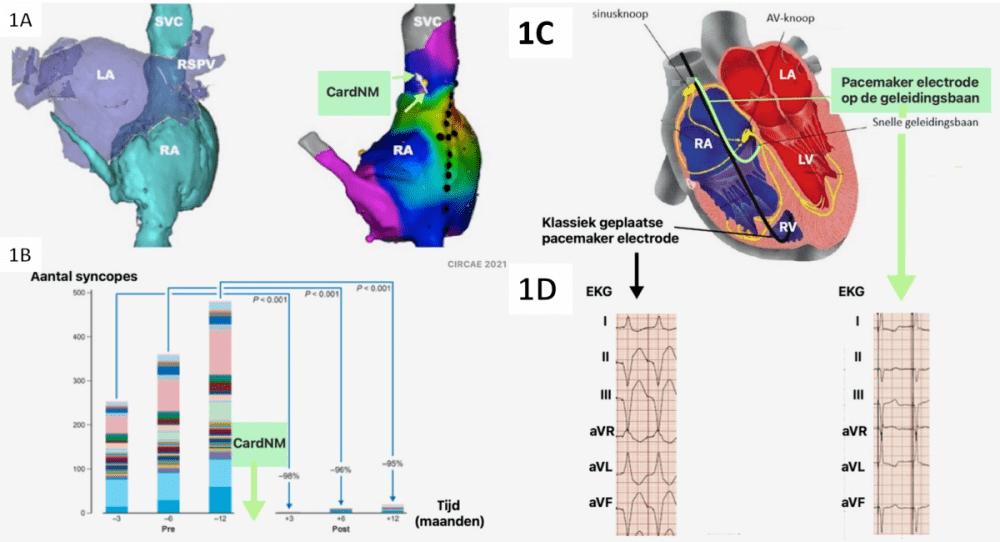
Figuur 1A: 3D-voorstelling van de linker- en de rechtervoorkamer. De witte lijnen tussen de rechter bovenste longvene en de bovenste holle ader en de groene pijltjes geven de plaats aan van de ablatie.
Figuur 1B: Aantal syncopes (flauwvallen) vóór de ablatie (pre) en aantal syncopes na de ablatie (post): er is een duidelijke afname!
Figuur 1C: Doorsnede van het hart met een klassiek geplaatste pacemakerdraad op de hartspier (zwarte lijn) en een pacemakerdraad op het geleidingsweefsel (groene lijn).
Figuur 1D: Op het elektrocardiogram (EKG) zien we heel trage activatie van de hartspier (brede complexen) bij de klassieke pacemakertechniek (links) en heel snelle activatie van de hartspier (smalle complexen) met de nieuwe techniek (rechts).
RA: rechtervoorkamer, LA: linkervoorkamer, RV: rechterkamer, LV: linkerkamer. Gele lijn: snelle geleidingsbaan. SVC: bovenste holle ader. RSPV: rechter bovenste longvene. CardNM: CardioNeuroModulatie.
